2024 Pengarang: Josephine Shorter | [email protected]. Diubah suai terakhir: 2023-12-16 21:46
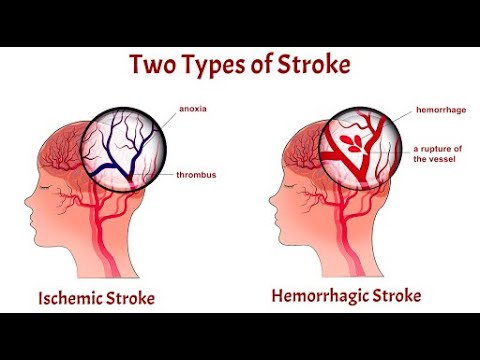
Strok hemoragik

Strok hemoragik didiagnosis pada 7-8% pesakit dengan neuropatologi. Penyakit ini dicirikan oleh patogenesis teruk dengan kematian hingga 50% dan kecacatan hingga 80%.
Pengesanan tepat pada masanya tanda-tanda pertama penyakit dan penghantaran pesakit ke klinik dengan cepat sekitar 15% meningkatkan kemungkinan hasil yang baik dari strok hemoragik.
Apa itu Stroke Hemorrhagic?
Bentuk nosologi merangkumi dua istilah: "pendarahan" adalah pendarahan, dan kata "stroke" bermaksud infark (nekrosis iskemia) pada bahagian otak.
Stroke hemoragik adalah pendarahan hipertensi di parenkim otak, disertai dengan gangguan akut peredaran serebrum, kehilangan fungsi kawasan yang terjejas, perkembangan patogenesis di nukleus dan zon perifokal (di sekitar nukleus). Penyakit ini ditunjukkan oleh gejala neurologi umum dan tempatan.
Stroke hemoragik adalah komplikasi hipertensi.
Patogenesis yang lebih teruk berbanding strok iskemia dikaitkan dengan kesan kumulatif:
- Pendarahan di tisu otak, mampatan saluran di sekitarnya;
- Proses nekrotik keradangan pada inti strok;
- Proses distrofik dan keradangan di pinggiran nukleus.
Terdapat dua jenis pendarahan serebrum yang berlainan:
- Stroke hemoragik (GI) - pendarahan / meresap parenchyma otak;
- Pendarahan subarachnoid (SAH) adalah pendarahan di korteks serebrum yang bukan trauma, sama sekali tidak berkaitan dengan malformasi vaskular.
Pada pemerhatian awal pesakit, pendarahan didiagnosis sebagai hematoma intraserebral (IMH). Pembezaan dilakukan di klinik berdasarkan hasil visualisasi instrumental (MRI, CT) struktur otak dan cranium.
Terdapat beberapa pilihan untuk penyetempatan pendarahan otak, iaitu:
- Putamenal lateral (lateral) - di sisi kapsul dalaman;
- Subkortikal (subkortikal);
- Lobar - di cuping otak pertama;
- Thalamic (medial) - terletak ke arah tengah kapsul dalaman;
- Bercampur;
- Cerebellar;
- Batang (turapan).
Strok putamenal meluas - ia merangkumi hingga separuh daripada semua jenis strok hemoragik, strok subkortikal dan thalamik kurang biasa - sekitar 15% untuk setiap jenis. Pendarahan di otak kecil dan batang otak jarang berlaku - sehingga 8% daripada semua strok.
Lesi badan yang paling teruk adalah pendarahan besar-besaran di hemisfera, batang atau otak kecil otak. Stroke hemoragik lebih cenderung berlaku pada lelaki yang terdedah kepada hipertensi dan mempunyai tabiat buruk. Kemungkinan pendarahan serebrum meningkat seiring bertambahnya usia.
Pada wanita berusia 30-40 tahun, risiko strok hemoragik dikaitkan dengan kelahiran anak dan tempoh selepas bersalin dan disebabkan oleh berlakunya pendarahan kelahiran / postpartum secara besar-besaran akibat pelanggaran sistem kardiovaskular.
Kandungan:
- Gejala strok hemoragik
- Penyebab strok hemoragik
- Koma dengan strok hemoragik
- Lulus pemeriksaan perubatan dan sosial
- Rawatan strok hemoragik
Gejala strok hemoragik
Lebih daripada seratus simptom klinikal strok hemoragik diketahui; transformasi strok iskemia menjadi hemoragik juga mungkin. Ini sangat merumitkan diagnosis pembezaan penyakit ini. Tanda-tanda utama yang menunjukkan strok harus ditentukan oleh perihalan sensasi pesakit, perubahan ucapan, sakit kepala yang teruk, kesedaran yang terganggu.
Gunakan juga ujian mudah untuk mengesan strok (di sini)
Kemungkinan pendahulu strok hemoragik

- Kesemutan, kebas pada separuh wajah;
- Kesakitan tajam yang teruk di mata, kehilangan penglihatan separa;
- Kehilangan keseimbangan secara tiba-tiba;
- Kesukaran memahami pertuturan.
Mereka muncul tidak lama sebelum serangan, tetapi itu bukan tanda GI wajib.
Untuk strok hemoragik, permulaan penyakit secara tiba-tiba lebih bersifat. Pada malam sebelum atau sebelum serangan, tekanan mungkin berlaku dalam bentuk tekanan fizikal dan / atau emosi.
Perhatian! Mana-mana tanda berikut, serta gejala lain yang menunjukkan gangguan fungsi vital secara tiba-tiba, adalah alasan untuk panggilan segera untuk ambulans (algoritma untuk memanggil ambulans ada di sini).
Semasa perbualan telefon dengan pengendali, perlu dinyatakan dengan jelas tanda-tanda strok yang terdapat pada pesakit.
Tanda-tanda strok hemoragik pada orang yang sedar:
- Sakit kepala yang berkembang pesat;
- Loya muntah;
- Palpitasi jantung;
- Intoleransi terhadap cahaya terang, "bulatan" dan "midges" di depan mata;
- paresis, Kelumpuhan lengan, kaki, otot muka;
- Kesukaran bercakap.
Tanda-tanda strok hemoragik pada orang yang tidak sedarkan diri:
Jangan cuba mengembalikan kesedaran pesakit!
Terdapat empat tahap regresi kesedaran yang berbeza. Mereka boleh didefinisikan secara bebas seperti berikut:
- Menakjubkan - penampilan pesakit yang tidak dapat difahami, tindak balas yang lemah terhadap orang lain;
- Somnolence - menyerupai mimpi dengan mata terbuka, pandangan diarahkan ke ruang angkasa;
- Stupor - menyerupai tidur nyenyak, reaksi lemah murid, sentuhan ringan ke kornea mata pesakit disertai dengan reaksi, refleks menelan dipelihara;
- Koma - tidur nyenyak, tidak ada reaksi.
Kejang epileptiform (serupa dengan epilepsi) juga merupakan salah satu kemungkinan serangan strok hemoragik. Biasanya, gejala ini berlaku pada 10% pesakit dengan strok lobar.
Sekiranya berlaku kesedaran, perlu untuk mengelakkan lidah tenggelam, untuk mengelakkan penyumbatan saluran udara. Sebelum ketibaan ambulans, mangsa harus dibaringkan dalam kedudukan mendatar, kepalanya sedikit diangkat.
Hingga 90% pesakit dengan GI mengalami gangguan kesedaran semasa masuk ke klinik. Pada beberapa pesakit, regresi kesedaran secara beransur-ansur, dari menakjubkan dan lebih rendah, hingga koma. Pada tanda pertama strok, anda mesti segera menghubungi ambulans. Ianya sangat penting!
Kebarangkalian kematian akibat strok hemoragik, bergantung pada keadaan pesakit:
- Kesedaran yang jelas - sehingga 20%
- Stun - sehingga 30%;
- Somnolence (sedikit kesadaran) - hingga 56%;
- Sopor (subcomme - kemurungan kesedaran yang mendalam) - hingga 85%
- Koma - sehingga 90%.
Penyebab strok hemoragik

Dalam kira-kira 2-15% kes, penyebab strok hemoragik masih belum diketahui. Dalam sejarah 25% pesakit terdapat rujukan mengenai kemalangan serebrovaskular akut mengenai etiologi yang tidak jelas.
Penyebab utama strok hemoragik yang terbukti:
- Hipertensi arteri;
- Merokok;
- Diabetes;
- Dislipidemia;
- Fibrilasi atrium;
- Penyakit sistem kardiovaskular;
- Stenosis asimtomatik arteri karotid;
- Anemia sel sabit;
- Obesiti;
- Gaya hidup tidak aktif.
GI berpendapat bahawa seseorang boleh membetulkannya sendiri
Pencegahan strok secara berkala yang sederhana, berdasarkan pengetahuan tentang patofisiologi sistem kardiovaskular, mengurangkan risiko strok dan kematian pramatang orang yang menjaga kesihatan mereka sebanyak 10-30%.
Hipertensi arteri
Tekanan darah tinggi dicatatkan pada 70-80% mangsa strok
Hipertensi yang berpanjangan disertai dengan aterosklerosis, kehilangan keanjalan, vasodilasi paksa, dan penipisan dinding mereka. Lompatan tekanan darah yang tajam dapat memprovokasi pecahnya dinding pembuluh otak.
Tekanan darah yang disyorkan (BP):
-
Lelaki / wanita di bawah umur 40 tahun:
- optimum - 120/80 mm Hg;
- normal - 130/85 mm Hg
-
Lelaki:
- dari 40 hingga 49 tahun - 150/98 mm Hg
- dari 49 hingga 79 tahun - 155/103 mm Hg
-
Wanita:
- dari 40 hingga 49 tahun 150/94 mm Hg
- dari 49 hingga 79 tahun 177/97 mm Hg
Pembetulan ubat tekanan darah adalah faktor penting dalam pencegahan strok. Penurunan tekanan sebanyak 5 mm Hg. mengurangkan risiko strok sebanyak 14%, risiko kematian sebanyak 7%.
Pembetulan mesti dimulakan pada tekanan:
- melebihi 140/90 dalam populasi orang yang tidak mempunyai sejarah penyakit kardiovaskular;
- di atas 130/85 dalam populasi orang yang menderita penyakit jantung iskemia, diabetes, penyakit buah pinggang, patologi serebrovaskular.
Untuk memantau sendiri tekanan darah, tonometer automatik dan separa automatik dengan bahu atau manset pergelangan tangan disyorkan (Omron, Nissei, AND, lain-lain). Pemilihan ubat mesti dipersetujui dengan pakar kardiologi. Rujukan kepada pakar kardiologi "dengan kuota" dapat diperoleh dari doktor umum di poliklinik tempatan. Pemeriksaan juga boleh dilakukan dengan bayaran di pusat kardiologi.
Dislipidemia

Pelanggaran metabolisme lipid dengan kelebihan kolesterol berketumpatan rendah menyebabkan penyempitan lumen saluran otak, kemerosotan pemakanan tisu saraf, penurunan fungsi otak dan perkembangan aterosklerosis.
Aterosklerosis, termasuk pada tahap subklinikal, adalah penyebab timbulnya strok hemoragik. Tahap normal:
- jumlah kolesterol - hingga 5.0 mmol / l;
- lipoprotein berketumpatan rendah (LDL) - 2.6-3.3 mmol / l;
- lipoprotein berketumpatan tinggi (HDL) - 1.03-1.52 mmol / l.
Dengan peningkatan tahap kolesterol LDL, pilihan ubat mesti dipersetujui dengan ahli terapi. Pembetulan tahap kolesterol dilakukan oleh agen farmakologi - statin, fibrate, niasin. Statin sangat berkesan dalam strok iskemia, kurang berkesan dalam pendarahan serebrum.
Diabetes
Nilai glukosa plasma puasa:
- kurang daripada 6.1 mmol / l - tahap normal;
- dari 6.1 hingga 7.0 mmol / l - pertanda gangguan metabolisme karbohidrat;
- lebih daripada 7.0 mmol / l - diabetes mellitus (pengesahan klinikal diperlukan).
Semua maklumat terperinci mengenai diabetes mellitus (di sini)
Bacaan glukosa darah keseluruhan berbeza. Mesin pemantauan sendiri glukosa darah boleh didapati secara komersial. Mesin mempunyai fungsi pemberitahuan glukosa tinggi / rendah terpasang. Di Rusia, meter glukosa darah mudah alih siri OneTouch, Omelon dan lain-lain disyorkan untuk digunakan. Penyesuaian terapi metabolisme karbohidrat dipersetujui dengan doktor; pilihan farmaseutikal bergantung pada jenis diabetes.
Keadaan kehamilan dan selepas bersalin

Strok hemoragik pada masa selepas bersalin didiagnosis pada 30% daripada semua strok pada wanita berusia 30-40 tahun
Pendarahan subkortikal lebih kerap berlaku, lebih jarang - pendarahan di parenkim. Pendarahan biasanya disebabkan oleh kehilangan darah kelahiran secara besar-besaran dan gangguan yang berkaitan dalam sistem kardiovaskular. Rawatan dijalankan dengan mengambil kira sifat patologi yang dikenal pasti.
Merokok
Merokok adalah salah satu penyebab utama strok. Kesan merangsang nikotin pada patogenesis aterosklerosis telah terbukti. Berhenti merokok mengurangkan risiko strok dengan ketara. (lihat jadual penilaian risiko kardiovaskular SCORE)
Gaya hidup yang tidak menetap
Panggilan untuk bersukan lebih banyak berlaku untuk golongan muda. Bagi orang tua dan tua, cukup untuk melakukan senaman fizikal sederhana sebagai sebahagian daripada kumpulan usia yang sama, atau kerap berjalan di udara segar.
Tempoh akut strok hemoragik
Apabila pesakit dimasukkan ke klinik, sebelum tindakan terapeutik mendesak, neuroimaging otak dan penilaian klinikal keadaan pesakit dilakukan.
Gejala tempoh akut GI yang penting untuk menentukan prognosis penyakit
Gejala berikut dianggap tidak baik (kecuali gangguan kesedaran):
- Isipadu hematoma zat otak lebih daripada 7 cm 3;
- Isipadu pendarahan intraventrikular lebih daripada 2 cm 3;
- Kumpulan umur pesakit adalah dari 60 tahun ke atas;
- Hipertensi arteri;
- Patologi kronik bersamaan;
- Sindrom dislokasi.
Sindrom dislokasi adalah manifestasi klinikal gangguan serebrum akut yang berkembang akibat pengembangan patologi dari volume otak apabila lokasi (lokasi) normal di tengkorak berubah.
Terdapat sembilan varian perpindahan medulla di cranium berbanding lokasi biasa, termasuk dua varian utama yang sangat penting dalam strok.
Perpindahan otak ke arah struktur anatomi dicirikan oleh gejala berikut:
- Temporo-tentorial, cerebellar-tentorial wedging - disertai dengan nystagmus (pergerakan irama bola mata), paresis pandangan (pandangan tidak dapat mengikuti pergerakan objek), penurunan tindak balas terhadap cahaya, atony otot, aritmia pada ECG;
- Amandel serebellar ke dalam foramen magnum - disertai dengan jenis patologi pernafasan aritmia, hilangnya refleks faring, penurunan nada otot dan tekanan darah.
Gejala lain dari prognosis pendarahan intrakranial yang lemah

Kajian harus dilakukan hanya oleh doktor terlatih, kerana manipulasi yang tidak cekap dapat memperburuk keadaan serius pesakit.
Gejalanya adalah seperti berikut:
- Anisocoria - diameter murid yang berbeza;
- Penurunan tindak balas murid terhadap cahaya;
- Refleks oculocephalic positif - pada seseorang yang berada dalam keadaan koma, apabila kepala dipusing secara paksa, murid-murid dipindahkan ke arah yang bertentangan dengan kecondongan;
- Sindrom Bulbar - gangguan ucapan, sebutan suara dan menelan, kelesuan otot lidah dan bibir;
- Sindrom Pseudobulbar - tanda yang sama seperti sindrom bulbar, tetapi tidak ada kelesuan otot-otot lidah dan bibir, tetapi ada tangisan dan tawa pesakit tanpa sebab.
Keadaan pesakit disiasat dalam dinamika patogenesis. Stroke hemoragik dicirikan oleh dua puncak penyakit yang meningkat, yang bertepatan dengan kematian maksimum pesakit:
- Pada hari kedua atau keempat - puncaknya dikaitkan dengan permulaan patogenesis dalam fokus strok hemoragik;
- Pada hari kesepuluh-dua belas - puncaknya disebabkan oleh penambahan komplikasi patogenesis.
Koma dengan strok hemoragik
Kira-kira 90% pesakit dengan HI dalam keadaan berhenti atau koma mati dalam lima hari pertama, walaupun menjalani terapi intensif
Gangguan kesedaran adalah ciri banyak patologi, yang ditunjukkan oleh penghambatan fungsi pembentukan retikular otak.
Disfungsi otak berkembang di bawah pengaruh:
- Endo- dan exotoxins - turunan produk akhir metabolisme;
- Kelaparan oksigen dan tenaga otak;
- Gangguan metabolik dalam struktur otak;
- Pengembangan isipadu zat otak.
Yang paling penting dalam perkembangan koma adalah asidosis, edema serebrum, peningkatan tekanan intrakranial, gangguan peredaran mikro otak dan cairan darah.
Koma mempengaruhi fungsi sistem pernafasan, perkumuhan (buah pinggang), pencernaan (hati, usus).
Penyingkiran koma di rumah adalah mustahil, dan sangat sukar walaupun dalam rawatan intensif.
Definisi klinikal koma dilakukan mengikut GCS (Glasgow Coma Scale), beberapa kaedah lain digunakan yang penting bagi doktor. Terdapat empat tahap koma. Yang paling ringan adalah yang pertama, dan keadaan putus asa pesakit sesuai dengan tahap koma keempat.
Lulus pemeriksaan perubatan dan sosial
Seorang pesakit yang mengalami strok didefinisikan sebagai orang kurang upaya sementara (TD). Dengan prognosis buruh yang tidak baik, setelah 3 bulan dari awal rawatan, timbul persoalan menghantar seseorang ke pemeriksaan perubatan dan sosial (MSE) untuk pemeriksaan untuk:
- Kecacatan (tidak ada prospek pemulihan fungsi);
- Lanjutan rawatan pada cuti sakit (ada kemungkinan dinamika positif dan pemulihan fungsi).
Biro ITU membuat keputusan berdasarkan data pemeriksaan objektif pesakit, hasil kajian instrumental dan makmal.
Apa yang harus dipertimbangkan sebelum pemeriksaan kecacatan?

Doktor mana yang perlu anda lalui?
Laporan klinikal yang diperlukan oleh Biro ITU:
- Pakar Kardiologi;
- Ahli endokrinologi;
- Oculist;
- Ahli saraf / ahli terapi.
Senarai kajian makmal dan instrumental yang diperlukan oleh Biro ITU:
- Parameter darah am dan biokimia;
- ECG, rheoencephalography (REG), electroencephalogram (EEG);
- Tomografi yang dikira (CT), pengimejan resonans magnetik (MRI);
- X-ray dalam unjuran berbeza tengkorak dan vertebra serviks, termasuk dengan kontras;
- Ultrasound Doppler saluran leher dan otak (USDG) / transcranial Doppler (TCD);
- Tusukan lumbar (jika ditunjukkan).
Pakar biro ITU melakukan pemeriksaan kemampuan pesakit untuk bekerja mengikut beberapa petunjuk, termasuk dengan mempertimbangkan:
- Keterukan gangguan piramidal (keupayaan untuk bergerak, keupayaan untuk mengatasi halangan, koordinasi kedudukan badan di ruang angkasa, keparahan paresis;
- Keterukan gangguan extrapyramidal (masalah dengan pertuturan, kelambatan dalam melakukan tindakan kebiasaan, korea, athetosis, koreoathetosis, hemiballism, myoclonus, hemispasm wajah);
- Keadaan fungsi organ penglihatan (hemianopsia, penyempitan bidang penglihatan, amaurosis, amblyopia, visual agnosia, penurunan penglihatan terperinci);
- Keadaan fungsi serebrum (afasia, defisit motor, kesukaran dalam komunikasi);
- Kejang epilepsi (fokus / separa, umum);
- Fungsi mental terjejas (asthenia, demensia, penurunan status intelektual, kecacatan kognitif).
Faktor-faktor yang dipertimbangkan oleh Suruhanjaya ITU sebelum membuat keputusan:
- Kursus penyakit yang tidak diingini, kemungkinan strok berulang;
- Prognosis kerja yang tidak jelas, berlakunya gangguan serebrum, pemulihan fungsi yang perlahan;
- Ketidakupayaan untuk kembali bekerja, penurunan keupayaan intelektual dan fizikal di bawah tahap yang diperlukan untuk terus bekerja dengan keadaan yang sama.
Kumpulan kecacatan untuk strok hemoragik:
Kumpulan III melibatkan kembali bekerja, sambil mengambil kira keperluan untuk mewujudkan keadaan kerja yang lebih mudah;
Kumpulan II menganggap adanya sekatan terhadap kemampuan bergerak, orientasi dan layan diri;
Kumpulan I mencadangkan penurunan ketara, kehilangan kemampuan untuk melayan diri sendiri dan kemampuan untuk bergerak, penurunan kecerdasan.
Skala Hasil Strok Rankin dan Indeks Barthel (di sini)
Rawatan strok hemoragik
Terdapat algoritma yang diterima umum untuk memilih kaedah untuk merawat strok hemoragik.
Pembedahan

Taktik pembedahan ditunjukkan untuk:
- Pendarahan lobus dan lateral dengan jumlah sederhana dan besar;
- Kemerosotan keadaan pesakit dalam kajian dinamik CT / MRI;
- Hematoma batang otak dan otak, menyebabkan gejala neurologi.
Kontraindikasi untuk taktik pembedahan:
- Koma dalam dengan disfungsi batang (kematian 100%);
- Hematoma medial dari sebarang ukuran (kematian 90-100%).
Terapi konservatif ditunjukkan untuk:
- Keadaan pesakit yang stabil dan ketiadaan kekurangan neurologi;
- Hematoma supratentorial kecil.
Terdapat dua pendekatan utama untuk melakukan operasi, iaitu:
- Campur tangan microneurosurgical klasik;
- Teknik endoskopi bedah mikro.
Pengesahan visual hematoma sebelum pembedahan merangkumi kajian CT, MRI, angiografi serebrum dan kajian lain jika ditunjukkan.
Campur tangan pembedahan ditetapkan sesuai dengan hasil neuroimaging:
- Isipadu VMG lebih daripada 30 ml;
- Kehilangan tangki serebrum;
- Kemerosotan status klinikal dan neurologi.
Dengan mengambil kira latihan kelayakan pasukan pembedahan, hasil terbaik ditunjukkan dengan teknik endoskopi (lembut, memungkinkan untuk memvisualisasikan rongga operasi). Kaedah klasik intervensi bedah mikro adalah baik untuk kesukaran mengendalikan homeostasis tisu otak.
Terapi dan pencegahan konservatif

Di sini kami memberikan ubat-ubatan dari kumpulan farmakologi yang berbeza yang digunakan untuk rawatan tempoh akut stroke hemoragik. Pengaturan tekanan darah dan angiospasm diperlukan dalam tempoh akut stroke hemoragik.
Ubat antihipertensi:
- Penyekat beta selektif (Atenolol, Metoprolol, Betaxolol, Bisoprolol, Nebivolol, Esmolol, Acebutolol);
- Penyekat beta tidak selektif (Anaprilin, Nadolol, Sotalol, Timolol, Oxprenolol, Pindolol, Penbutolol);
- Penyekat beta campuran (Carvedilol, Labetalol).
Antagonis kalsium:
- Generasi pertama (Isoptin, Finoptin, Fenigidin, Adalat, Corinfar, Kordafen, Cordipin, Diazem, Diltiazem);
- Generasi kedua (Gallopamil, Anipamil, Falipamil, Isradipine / Lomir, Amlodipine / Norvasc, Felodipine / Plendil, Nitrendipine / Octidipine, Nimodipine / Nimotop, Nicardipine, Lacidipine / Lazipil, Riodipin);
- Generasi ketiga (Klentiazem).
Antispasmodik:
- Lakonan langsung (Papaverin, No-shpa, Drotaverin, Nitroglycerin, Otilonia bromide, Mebeverin, Galidor, Gimecromon);
- Tindakan tidak langsung (Aprofen, Ganglefen, Atropine, Difacil, Buscopan).
Inhibitor ACE (angiotensin converting enzyme):
- Kumpulan Sulfhydryl (Benazepril, Captopril, Zofenopril);
- Kumpulan karboksil (Cilazapril, Enalapril, Lisinopril, Perindopril, Quinapril, Ramipril, Spirapril, Trandolapril);
- Kumpulan fosfinil (Fosinopril).
Ubat tambahan berikut digunakan untuk merawat strok hemoragik:
- Penenang (Diazepam, Elenium, Phenobarbital);
- Hemostatik (Dicinon / Etamsylate, Rutin, Vikasol, Ascorbic acid);
- Antiprotease (Gordox, Contrikal);
- Multivitamin dengan unsur mikro dan makro (Calcium pantothenate, Calcium gluconate);
- Antifibrinolytic (asid Gamma-aminocaproic, Rheopolyglucin);
- Nootropik (Cortexin);
- Pencahar (Regulax, Glaxena).
Ubat untuk mengawal tekanan intrakranial dan edema serebrum:
- Diuretik (Mannitol, Lasix);
- Kortikosteroid (dexamethasonzone);
- Pengganti plasma (Reogluman).
Oleh itu, strok hemoragik adalah bentuk gangguan akut peredaran serebrum yang teruk, yang dicirikan oleh tahap kematian dan kecacatan yang tinggi. Tempoh pemulihan boleh bertahan hingga dua tahun. Pemulihan bertujuan untuk mengajar pesakit bagaimana mengatasi kekurangan neurologi. Kecacatan disertai dengan penurunan kualiti hidup pesakit dan persekitarannya yang ketara.

Pengarang artikel: Sokov Andrey Vladimirovich | Ahli saraf
Pendidikan: Pada tahun 2005 menyelesaikan magang di IM Sechenov First Moscow State Medical University dan menerima diploma Neurologi. Pada tahun 2009, menamatkan pengajian pascasiswazah dalam bidang "Penyakit saraf".
Disyorkan:
Strok Pada Wanita Dan Lelaki - Jenis, Sebab, Tanda, Gejala Dan Akibat Strok

Sebab, jenis, tanda dan akibat strokStrok dicirikan oleh pelbagai penyebab penyakit ini. Telah terbukti bahawa etiologi strok pada wanita dan lelaki dalam beberapa kes adalah berbeza. Penyebab strok pada wanita terutamanya terletak pada tahap patofisiologi pada masa subur dan menopaus, pada lelaki mereka lebih kerap disebabkan oleh risiko pekerjaan dan tabiat buruk
Gastritis Hemoragik - Gejala, Diet, Rawatan

Gastritis hemoragikKandungan:Gastritis hemoragik - apa itu?Gejala gastritis hemoragikGastritis hemoragik akutDiet gastritis hemoragikRawatan gastritis hemoragikGastritis hemoragik - apa itu?Gastritis hemoragik adalah sejenis proses keradangan pada mukosa gastrik
Sakit Tekak Bernanah Pada Kanak-kanak Dan Orang Dewasa - Gejala, Komplikasi Dan Akibatnya. Rawatan Sakit Tekak Bernanah, Bagaimana Cara Berkumur?

Gejala, komplikasi dan rawatan sakit tekak bernanah pada kanak-kanak dan orang dewasaSakit tekak bernanah adalah penyakit yang biasa dan tidak menyenangkan. Ramai yang menghidap penyakit serius ini pada zaman kanak-kanak. Terdapat beberapa jenis tonsilitis (tonsilitis)
Strok Serebrum Iskemia - Sebab, Gejala Dan Akibatnya

Strok serebrum iskemiaKemalangan serebrovaskular akut (ACVI) adalah penyebab biasa masuk ke hospital, sementara diagnosis strok iskemia disahkan pada sekitar 70-80% pesakit berusia lebih dari lima puluh tahun. Kemungkinan akibat strok iskemia adalah kematian pramatang, kecacatan manusia
Vaskulitis Hemoragik: Gejala Dan Rawatan Pada Kanak-kanak Dan Orang Dewasa

Vaskulitis hemoragikVaskulitis adalah sekumpulan penyakit yang disertai dengan kerosakan pada dinding vaskular. Vaskulitis bervariasi bergantung pada penyebab dan mekanisme perkembangannya.Kira-kira 40% daripada semua pesakit yang didiagnosis dengan vaskulitis adalah orang di bawah usia 20 tahun